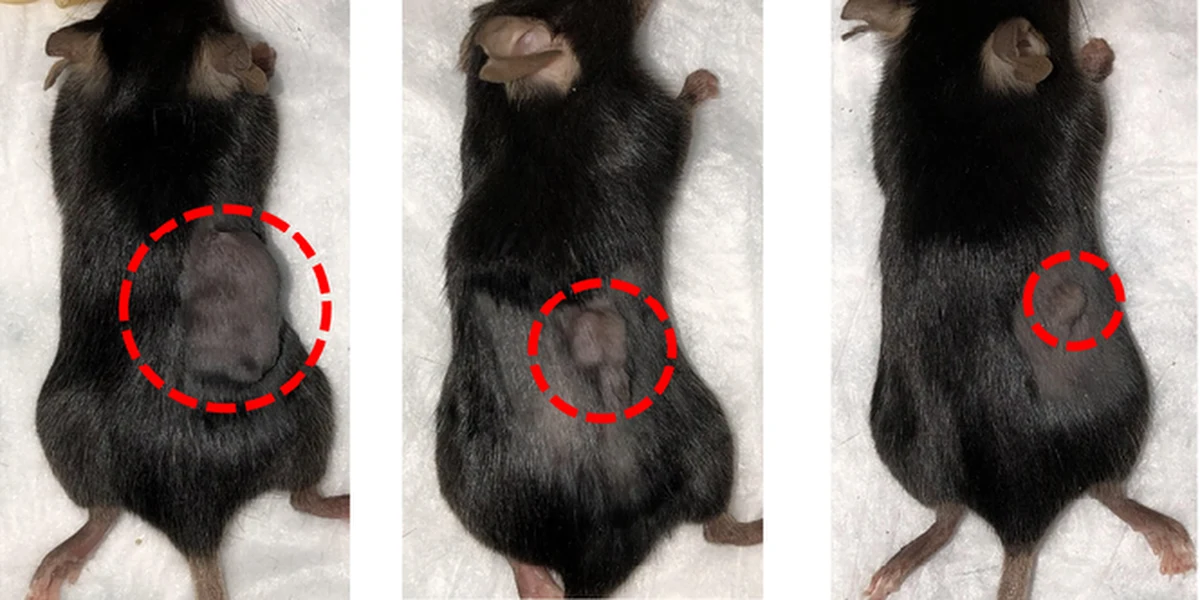
Naukowcy z Northwestern University ogłosili na łamach czasopisma "Nature Biomedical Engineering" bardzo optymistyczne wyniki nowatorskiej terapii onkologicznej. Twierdzą, że za jej sprawą dochodzi do szybkiego zmniejszenia objętości tkanki nowotworowej u myszy. Chodzi o bardziej efektywne wykorzystanie i wzmocnienie naturalnych mechanizmów obronnych organizmu, a dokładnie aktywności komórek zwanych limfocytami naciekającymi nowotwór (TIL), które są cytotoksyczne – zdolne do rozpoznawania i niszczenia komórek nowotworowych.
Komórki TIL są już wykorzystywane w nowoczesnych, dopasowanych do indywidualnego pacjenta terapiach. Ich zaletą jest fakt, że do leczenia nie stosuje się toksycznych i obcych dla organizmu substancji, które mogą powodować wiele efektów ubocznych i osłabiać naturalne mechanizmy obronne organizmu. Problem w tym, że proces ich pozyskiwania, a potem namnażania poza organizmem pacjenta jest wciąż bardzo mało wydajny i cała procedura jest skuteczna w niewielkiej części przypadków.
Nowa metoda pozyskiwania z organizmu pacjenta i sortowania tych limfocytów pozwala uderzyć w tkankę nowotworową znacznie skuteczniej. Wykorzystuje się w tym celu drukowane w 3D tzw. urządzenie mikroprzepływowe, które pozwala pobrać setki milionów komórek i wybrać z nich te, które mogą efektywnie zwalczać komórki nowotworowe. To nawet czterokrotnie zwiększa liczbę możliwych do wykorzystania limfocytów TIL w porównaniu z metodami stosowanymi obecnie.
"Pacjenci z zaawansowanym czerniakiem byli już leczeni klinicznie swoimi własnymi komórkami odpornościowymi, pobranymi z tkanki guza. Problem w tym, że w związku z metodą pobierania tych komórek, terapia była skuteczna u stosunkowo małej liczby osób" - mówi współautorka pracy prof. Shana O. Kelley z Northwestern University Weinberg College of Arts and Sciences. Znaczna część limfocytów naciekających nowotwór (TIL) z tkanki guza po pobraniu i namnożeniu w laboratorium nie ma już "dość siły", by skutecznie walczyć z nowotworem.
Dzięki wykorzystaniu nanotechnologii, w nowej metodzie MATIC (microfluidic affinity targeting of infiltrating cells) naukowcy są w stanie wskazać najbardziej aktywne z tych komórek. Ich wykorzystanie sprawiło, że u zwierząt laboratoryjnych guzy drastycznie się zmniejszały, albo całkowicie znikały. Dzięki temu przeżywalność zwierząt ewidentnie rosła, nawet w porównaniu ze zwierzętami leczonymi przez klasyczną metodę pozyskiwania TIL.
"Zamiast podawać myszom mieszaninę komórek o różnym fenotypie, dajemy im zestaw komórek o dokładnie takim fenotypie, jaki może im rzeczywiście pomóc. jeśli uda się je rzeczywiście dobrze dobrać, widzimy znacznie większą siłę takiej terapii i znacznie lepszą odpowiedź" - dodaje Kelley. Ponieważ technologia MATIC jest względnie prosta w realizacji, nie wymaga wysokospecjalistycznego laboratorium, są szanse, że da się ją stosować w samych szpitalach, zmniejszając koszty i oferując pomoc jak najliczniejszej grupie pacjentów.